Le terme méningite caractérise toutes les inflammations aiguës (survenant relativement rapidement), ou chroniques (survenant dans le temps), des méninges cérébrales (du cerveau) et médullaires (de la moelle épinière), ainsi que du liquide céphalo-rachidien, ceci indépendamment de la cause.
Contrairement à ce que l’on peut croire, une méningite n’est pas uniquement due à la présence de microbes dans l’organisme. Elle peut être aussi due à d’autres pathologies, telles qu’un cancer, une réaction auto-immune de type sarcoïdose comme le lupus érythémateux.
Les méningites les plus fréquentes sont néanmoins les méningites infectieuses.
Avc hémorragique
L’accident vasculaire cérébral hémorragique, aux conséquences plus sévères, concerne 20% des accidents vasculaires. Un accident vasculaire hémorragique est provoqué par un saignement à l’intérieur du cerveau, inondant le cerveau et interrompant la circulation sanguine. Un Anévrisme correspond au gonflement d’une artère cérébrale ou à la formation d’un petit sac. L’hypertension artérielle ou un traumatisme peut provoquer la rupture de l’anévrisme, entraînant le saignement. La rupture d’anévrisme est responsable de 10% des AVC. La rupture d’anévrisme est responsable de 50% des AVC entraînant la mort chez les personnes jeunes (de moins de 45 ans).
Une malformation des vaisseaux sanguins du cerveau, présente le plus souvent dès la naissance, augmente les risques d’AVC hémorragique.
Intervenir rapidement
La survenue d’un AVC nécessite une prise en charge urgente dans les premières heures survenant après l’apparition des premières manifestations. En effet, si la prise en charge survient trop tardivement, la récupération physique est plus lente et les risques de handicaps irréversibles plus importants. Un transfert rapide du patient, dans un délai de 3 heures, vers un établissement hospitalier, , permet une confirmation de l’accident vasculaire cérébral.
Avc ischémique
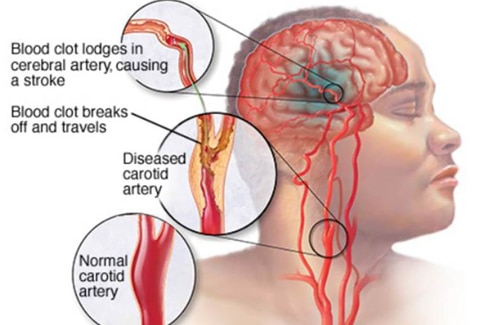
L’accident vasculaire ischémique représente plus de 80% des accidents vasculaires cérébraux. Un AVC ischémique est provoqué par l’interruption de la circulation sanguine cérébrale dans le cerveau par un caillot. Deux types d’accidents ischémiques peuvent s’observer. L’accident vasculaire cérébral ischémique « thrombotique », est causé par un caillot sanguin qui se forme localement à l’intérieur d’une artère cérébrale. La plaque d’athérome (facteurs de risque : excès de cholestérol, tabac, hypertension artérielle…) obstrue l’artère cérébrale, favorisant ainsi la formation d’un thrombus.
L’AVC « embolique » est déclenché par un caillot qui se forme ailleurs dans l’organisme, dans une artère irriguant le cœur par exemple, et parvient au cerveau par la circulation sanguine. Le caillot peut aussi se former au niveau des artères irriguant le cou, les carotides, et être transporté jusqu’au cerveau par la circulation sanguine.
Hydrocéphalie
Hématome extra durale
Hématome sous durale
L’hématome sous-dural est un hématome cérébral localisé entre la dure-mère , la membrane la plus externe des 3 méninges qui protègent le cerveau et l’arachnoïde , la méninge située au milieu. L’hématome sous-dural est souvent d’origine traumatique, dans les suites d’un choc au crâne ayant entrainé une lésion d’une veine en cause dans le saignement. Il peut augmenter la pression intracrânienne et causer des dégâts neurologiques en comprimant certaines parties du cerveau.
Les petits hématomes peuvent guérir spontanément, mais s’ils sont importants, ils nécessitent une prise en charge chirurgicale. Les hématomes sous-duraux peuvent être de constitution rapide et sont suspectés devant des signes neurologiques survenant rapidement après un choc. Ils peuvent également se constituer très lentement, et la notion d’un traumatisme antérieur doit être recherchée. Le scanner cérébral permet l’identification de l’hématome sous-dural et d’en envisager le traitement chirurgical, parfois en urgence.
Hernie discale
La hernie discale est une lésion du rachis caractérisée par le déplacement d’une partie d’un disque intervertébral. Elle peut entraîner une compression d’un nerf passant à proximité et des douleurs dans toute la zone innervée par ce nerf. Cette pathologie survient, dans la plupart des cas, entre 30 et 50 ans.
Hernie discale L4 L5
Dans le cas de la hernie L4 L5, c’est le disque situé entre les 4ème et 5ème vertèbres lombaires qui est concerné. C’est une des hernies discales les plus fréquentes de par les forces de tension qui existent à ce niveau de la colonne vertébrale. Cette hernie est responsable de douleurs en regard de la zone de ces vertèbres et la compression d’un nerf passant à proximité peut causer des sensations douloureuses à type de fourmillements ou d’engourdissements, appelées paresthésies, le long du trajet de ce nerf. On parle souvent de sciatique où la douleur se prolonge le long de la cuisse, de la jambe et parfois jusqu’aux orteils. Des antalgiques ou anti-inflammatoires , voire des injections locales de corticoïdes permettent de contrôler les douleurs, mais le recours à la chirurgie est parfois envisagée.
Opération chirurgicale
En cas d’absence d’amélioration par un traitement médical et de persistance de grandes douleurs, une opération chirurgicale peut être envisagée. La laminectomie effectuée sur la colonne vertébrale est destinée à retirer une partie de l’os vertébral appelé lame vertébrale et de pouvoir ainsi enlever la hernie pour décomprimer le nerf.
Spina bifida
Le Spina Bifida (المشقوقة السنسنة)
La clinique Avicenne est reconnue par la prise en charge du Spina Bifida
Le spina-bifida est une malformation de la colonne vertébrale qui apparaît durant le développement du fœtus entre la 3e et la 4e semaine de grossesse.
Il s’agit d’une malformation qui survient avant la naissance, qui peut causer la paralysie et la perte de sensibilité des membres inférieurs. Le spina-bifida peut également causer des problèmes de fonctionnement de la vessie et des autres fonctions d’élimination. Il peut aussi entraîner des pertes de coordination des mains, de la vue et de l’ouïe et engendrer des problèmes d’apprentissage.
Le dépistage du spina-bifida se fait lors des échographies de suivi et par une prise de sang entre la 16e et la 18e semaine de la grossesse pour mesurer les taux d’alpha-fœtoprotéine sérique maternelle un marqueur du spina-bifida, ou par l’amniocentèse si un problème est soupçonné.
Le spina bifida se traite par le biais d’une intervention chirurgicale pratiquée dès la naissance.